
你昨晚睡得好嗎?
不知道你會不會有這樣的煩惱:
明明早早就躺下了,腦子卻還在反覆思考,翻來覆去一個小時也睡不着;
半夜突然醒了,看了眼手機才凌晨3點,卻再也睡不着了;
或者是天還沒亮就醒了,躺在牀上等鬧鐘響,結果越躺越累。
不管哪一種,早上醒來時,你都能直接感覺到那種沒睡好的代價:
腦子像蒙了一層霧,做什麼都提不起勁,情緒也莫名地低落,感覺整個世界都糟透了。
可能你會覺得,“睡不好”就是一件小事——現代人,誰還沒個失眠的夜晚呢?
但如果這種情況不是偶爾一兩天,而是持續數週、甚至數月,就一定要警惕了:
你的大腦在正在發出警告!
大量的科學研究發現,失眠與抑鬱之間存在明確的雙向關聯[1]:
長期睡不好的人,患抑鬱症的風險是睡眠良好者的數倍;而抑鬱的人,也往往伴隨着各種睡眠困擾。
這裏是壹心理的【我對抑鬱有辦法】專欄,今天想和你聊聊睡眠與抑鬱之間的心理真相,越早了解越好。
讀完這篇文章,你會明白:
能睡個好覺,真的比什麼都重要。

睡不夠
會改變你的大腦
你有沒有過這種感受:
連着幾天沒睡好之後,整個人會變得“易燃易爆炸”:
外賣晚了10分鐘就讓你一肚子火,同事隨口一句話就讓你覺得“TA煩死了”……
這不是你脾氣不好,而是你的大腦里正在發生着一場真實的生理變化。
睡眠剝奪的腦成像研究顯示,睡眠不足會讓杏仁核會變得更加活躍[2]:
杏仁核是大腦的“情緒警報器”,當它過度活躍時,你會對負面刺激更敏感,更容易焦慮、煩躁、情緒波動。
與此同時,負責抑制杏仁核的過度反應的前額葉皮層卻在“偷懶”:
睡眠不足時,前額葉與杏仁核之間的功能連接會減弱,前額葉對杏仁核的調控功能下降[2]。
通俗點說,就是大腦中控制情緒的“剎車”失靈了——你知道自己不該發火,可就是控制不住。
此外,睡眠不足還會損傷大腦中樞的多巴胺獎賞通路,降低大腦對愉悅刺激的反應[3],讓你對原本喜歡的事情都失去興趣和動力。
這意味着,長期睡不好,還會一步步剝奪你感受快樂的能力。
而這,正是抑鬱症的核心症狀之一。
最後,還有一個更隱蔽的危害:睡眠不足會激活全身性的炎症反應。
研究發現,短期連續數晚的睡眠不足就足以導致CRP(系統性炎症指標)升高[4]。
失眠會直接損害情緒調節與獎賞系統,而炎症則進一步惡化這些缺陷,二者疊加會形成“雙重打擊”,加重抑鬱風險[5]。
所以,睡眠不足帶來的這些大腦變化,既是抑鬱的重要誘因,也會讓已有的抑鬱症狀不斷加重,形成惡性循環。
長期睡不好,還會讓你在不知不覺中“推開”身邊的人。
研究發現,睡眠不足會顯著降低夫妻之間的共情能力和衝突解決能力[6]。
長期失眠的人更傾向於以消極、敵意的方式來解讀伴侶的行爲,也更難在爭吵後主動修復關係。

可以說,當你“沒睡好”時,影響的不止是自己身心,還可能破壞一段原本溫暖的關係。

晚睡,也在悄悄拉高你的抑鬱風險
年初的時候,朋友小B就定下了早睡早起的小目標,至今都沒實現:
明明她已經很累了,可躺在牀上就是睡不着,滾來滾去折騰到凌晨兩三點才勉強入睡;
第二天早上鬧鐘響了,她一遍遍地摁掉,怎麼都爬不起來。
小B不斷陷入自責,覺得自己的自控力太差了,精神狀態也越來越糟,甚至整日鬱鬱寡歡,持續了兩三個月後,前陣子她去醫院居然確診了輕度抑鬱。
爲什麼晚睡,也會增加抑鬱風險?
越來越多的研究證實,晚睡型與抑鬱症發病風險升高之間存在顯著關聯[7]。

△圖源:參考文獻內表格
2025年發表在《世界精神病學雜誌》的一項系統綜述進一步指出,晚睡型的人不僅患抑鬱症的風險更高,還會出現更嚴重的抑鬱症狀(如自殺企圖明顯上升等);
而早睡早起的“晨型”人抑鬱風險更低——基因預測的晝夜偏好更早的個體,患抑鬱症的風險降低了23%[7]。
爲什麼會這樣?答案就藏在每個人的“睡眠時型”裏。
睡眠時型,簡單來說就是你天生的作息偏好——有人天生適合早睡早起(晨型),有人天生適合晚睡晚起(晚睡型)。
它是一種受遺傳、環境和社會因素影響的複雜特徵,相對穩定,並非單純靠“自律”就能改變。
但在現代社會里,晚睡型的人每天都在經歷一種隱形的衝突:
TA們被迫按照早睡型的社會作息生活,比如早上8點就得上班,TA的身體還想睡,可生活不允許。
這種衝突在科學上常被稱爲“晝夜節律錯位”,也就是TA的生物鐘與外部社會時間不同步。
這種錯位,會一步步影響你的情緒健康。
首先是神經遞質系統的失調。
晝夜節律錯位會直接干擾血清素、去甲腎上腺素等調節情緒的核心神經遞質的正常節律性釋放,讓大腦的“情緒開關”失靈,最終誘發或加重抑鬱。
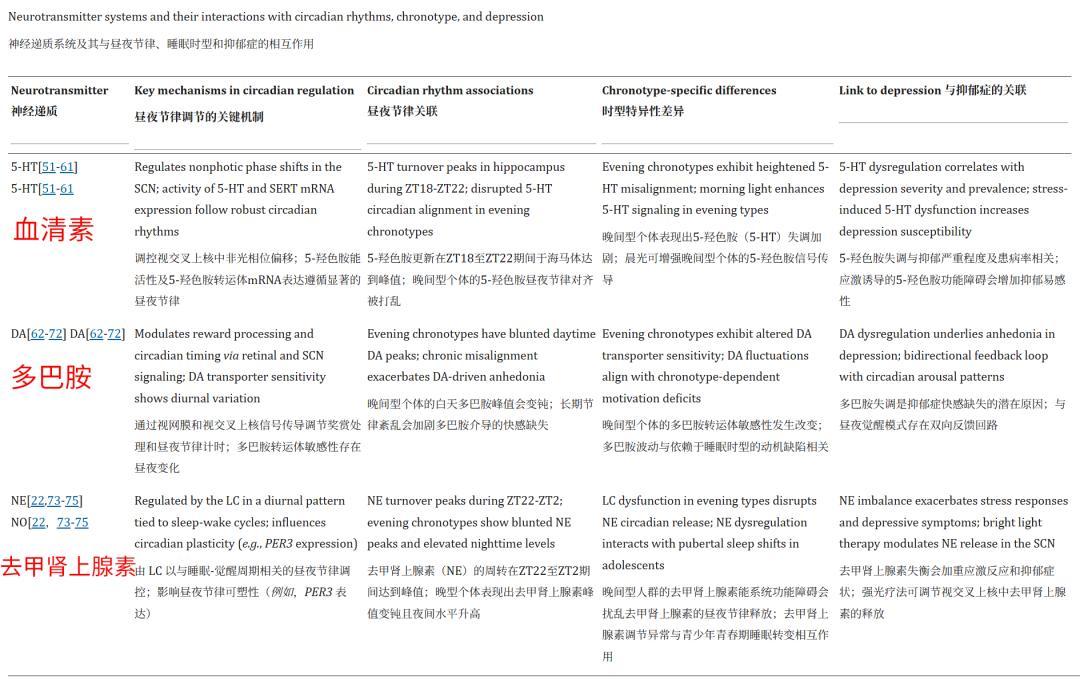
△圖源:參考文獻內表格
其次是皮質醇的節律紊亂。
正常情況下,皮質醇會在早上醒來後達到高峯,幫助你清醒大腦和恢復精力;到了午夜至凌晨,則會降到最低,爲深度睡眠創造條件。
但晝夜節律錯位會打亂這個節律,進而讓你該醒的時候醒不透,該睡的時候睡不沉[8]。
此外,晚睡型的人更容易出現“社會時差”——比如週五晚上熬夜到凌晨3點,週末睡到中午12點,然後週一早7點又要被鬧鐘叫醒。
這種週期性的時差會進一步加重晝夜節律紊亂,讓你在疲憊和失眠之間反覆循環。
最後,長期的睡眠不足和節律紊亂,又會導致炎症水平升高和大腦獎賞系統功能下降,一步步把你推向抑鬱。
所以,晚睡並不是原罪。真正有害的,是個體的生物鐘與社會時鐘之間的不匹配。
這也解釋了爲什麼有的人也是晚睡型,但情緒狀態很好:
也許TA的工作,能讓TA按照自己的節律作息(比如自由職業者、藝術家等)。
但這並不是爲了給“熬夜”找藉口,而是爲了讓你更清楚地看見:
你的情緒困境,可能不是因爲你不夠努力、不夠自律,而是你的生物鐘,一直在與這個世界對抗。
當你能夠理解這一點,就是邁出了改善睡眠與情緒的第一步,也是最重要的一步。

嗜睡,也可能是抑鬱的表現
提到抑鬱與睡眠時,我們的第一反應往往是睡不着、睡不好。
但事實上,睡眠障礙在精神障礙中的表現形式多種多樣,包括失眠、嗜睡、睡眠時間紊亂、睡眠呼吸障礙和噩夢等。
比如有一種抑鬱,它可能反而會讓人睡不醒。

這種抑鬱,叫“非典型抑鬱症”。
流行病學研究的數據顯示,在抑鬱症患者中,約15%-29% 的人屬於非典型亞型[9]。
而2026年一項針對近15000人大型遺傳學研究則發現,約21%的重度抑鬱症患者在發作期表現出嗜睡和體重增加等典型的非典型抑鬱特徵[10]。
根據《精神障礙診斷與統計手冊(第五版)》(DSM-5),一個人要確診爲非典型抑鬱,首先必須符合抑鬱症的基本診斷,同時需滿足以下幾個特徵[11]:
- 情緒反應性保留(這是必要條件)——和典型抑鬱症那種“無論發生什麼都高興不起來”不同,非典型抑鬱症患者聽到好消息時,能短暫改善心情;
- 需具備以下至少兩項——嗜睡(24小時睡眠>10小時,或較正常≥2小時)、食慾增加或體重顯著上升、灌鉛樣麻痹(感覺四肢沉重得像灌了鉛一樣,行動困難)、長期人際拒絕敏感(對拒絕、批評或忽視極度敏感);
- 在同一發作期內,不滿足憂鬱特徵或緊張症的診斷標準。
簡單來說,非典型抑鬱是“喫得多、睡得多、動不了、情緒仍會隨外界波動”的抑鬱。
爲什麼“睡得多”也會成爲抑鬱的信號?到底是哪裏出了問題?
非典型抑鬱中的嗜睡背後,涉及多個層面的生理和心理的改變。
首先,過度嗜睡與大腦內血清素和多巴胺系統的功能失衡密切相關[12]。
血清素和多巴胺,就像大腦的“清醒開關”和“動力泵”:
血清素負責維持清醒穩態、穩定睡眠節律、並抑制異常的快速眼動睡眠(REM);多巴胺則維持日間警覺、動力和主動清醒。
兩者共同調控着正常的睡眠結構。

但在非典型抑鬱發作時,它們的功能出現了失衡,結果就是:
睡眠結構被破壞,讓身體能真正休息修復的深睡眠比例下降。
這時候,哪怕你睡得再久,也無法真正恢復精力,仍會感到疲憊、嗜睡。
其次,是晝夜節律的錯位。
研究顯示,非典型抑鬱患者常表現出強烈的“晚睡型”節律偏好:白天日光暴露減少[10]。
這就很容易導致,TA身體自帶的生物鐘與社會時鐘嚴重錯位,然後越睡越錯位,越錯位越抑鬱。
最後,則可能是一種潛意識的逃避。
在排除器質性病因後,部分人羣的過度嗜睡可被理解爲一種潛意識層面的心理防禦機制。
如果你正面臨着超出承受能力的壓力、內心衝突或痛苦情緒,潛意識就可能會通過增加睡眠來暫時迴避現實壓力與負性體驗[13]。
此時,嗜睡成爲了一種身心自我保護的方式。
非典型抑鬱最容易被誤解的地方,就是嗜睡以及灌鉛樣麻痹。
旁人會覺得你“懶”“不自律”,甚至可能你自己都這樣指責自己。
但其實,它可能是一種深層的心理困境。
所以,如果你發現自己“睡不醒”,並且伴隨情緒波動、食慾改變、身體沉重。
請不要急着罵自己“懶”,你需要的不是自我攻擊,而是一次專業的精神科評估。

遠被低估的抗抑鬱方式:
好好睡覺
既然睡不好會誘發抑鬱,那改善睡眠,能反過來改善抑鬱嗎?
答案是肯定的。
因爲當你改善睡眠時,你就在打破“睡不好→情緒惡化→更睡不好”的惡性循環。

2025年發表於《PLOS Mental Health》的綜述明確指出,直接解決睡眠問題可以顯著改善精神科預後,減輕抑鬱和焦慮症狀,降低自殺意念[14]。
而且,睡眠是一個可以主動干預的環節。如果你出現了睡眠困擾,可以先試試:
1、日常作息調節
這是改善睡眠的基礎,長期堅持可以有效穩定你的睡眠節律,比如:
- 固定作息:保持固定的上牀和起牀時間(即使是週末和節假日也不輕易打亂),這可以幫助身體形成穩定的生物鐘,進而維持情緒的健康;
- 打造舒適的睡眠環境:睡前1小時放下手機,避免藍光干擾、確保臥室安靜、黑暗、涼爽;
- 睡前規避干擾因素:睡前1-2小時,避免攝入咖啡因和酒精等,如咖啡、濃茶、可樂;不暴飲暴食,避免腸胃負擔重,影響睡眠。
2、練習心理學助眠小技巧
通過心理調節讓身心真正放鬆下來,可以幫助你快速入睡和獲得更高的睡眠質量,比如:
- 身體掃描法
這是一種引導性的正念練習,通過讓注意力依次聚焦於身體的各個部位,能幫助放鬆身心、減輕焦慮、改善睡眠質量[15]。
可以試試:
在睡前,平躺或坐在舒適的位置,閉上眼睛,緩慢深呼吸幾次。
然後,將注意力逐漸轉移到身體的不同部位:從腳趾、腳掌、腳踝開始,逐一向上到小腿、膝蓋、大腿、腹部、胸部、手指、手臂、肩膀、頸部,最後到頭頂。
每個部位停留10-20秒,只觀察、感受,不做任何判斷或改變。

如果注意力被雜念帶走,不用自責,只需輕輕地將它拉回到正在關注的身體部位上。
可以重複掃描多次,你會逐漸放鬆,不知不覺就睡着了。
- 4-7-8呼吸法
這是美國亞利桑那大學整合醫學中心的Andrew Weil博士推廣的一個方法。
其核心機制是通過“吸氣4秒—屏息7秒——呼氣8”的節律,激活迷走神經與副交感神經,降低心率、血壓及皮質醇,減少雜念並促進入睡[16]。
具體操作如下:
第一步:先用嘴巴完全呼氣,發出“呼”的聲音;
第二步:閉上嘴,只用鼻腔緩慢吸氣,默數4秒;
第三步:屏住呼吸,默數7秒;
第四步:用嘴完全呼氣,發出“呼”聲,持續8秒;
以上4步是一個循環,重複4-6次後,你就能慢慢感到睡意襲來。
需要注意,整個過程中,舌尖都要輕抵上顎。
3、尋找專業的幫助和支持
如果你的睡眠困擾每週出了3次以上,持續超過了3個月,更建議及時前往睡眠門診或精神心理科就診。
拖延不僅會影響生活質量,還有可能誘發或加重抑鬱症狀。
隨着科技進步,現在對於睡眠障礙的問題,臨牀上也有不少經過科學驗證的方法,比如:
- 認知行爲療法(CBT-I):這是目前國際公認治療失眠的首選一線療法,不需要喫藥,而是通過改變你對睡眠的錯誤認知和行爲習慣,來重建健康的睡眠模式;
- 藥物治療:對於中重度失眠合併抑鬱的患者,醫生可能會建議使用具有鎮靜作用的抗抑鬱劑等藥物。但要注意,需嚴格遵循醫囑服用,不可自行購藥、增減劑量,避免藥物依賴;
- 光照療法:近年來也被用於改善失眠患者的晝夜節律紊亂,如通過每天固定時間(如晨起)照射特定強度的光線,調節褪黑素分泌,糾正錯位的生物鐘,是一種低成本、低風險、易於操作的輔助方法。

這些方法並非互斥的,很多人在實際治療中會組合使用。
但不管要選擇哪一種,你需要先做出最重要的一步:
主動求助,而不是一個人硬扛,這是對自己最溫柔的善待。
畢竟,你睡好了,你的大腦纔會更有力量去應對情緒,你的身體也纔會更有能量去面對生活。

寫在最後
最近上網看到一句話:“目前的時代紅利只有一個,就是保持身心健康。”
而我們每天保持身心健康能做的最簡單的事,就是:好好睡覺。
希望這篇文章能讓你明白,睡不好不是身體在跟你作對。
它是在很努力地告訴你:
也許你最近壓力有點大了,也許你需要好好照顧下自己的情緒了……
允許一切發生,允許自己睡不好,這反而是睡好的第一步。
因爲,當你不再爲失眠而失眠,不再爲嗜睡而羞愧,你的神經才能真正放鬆下來。
改善睡眠,不是爲了證明你之前的作息“不夠自律”,而是爲了讓你在白天的每一個瞬間,都能更溫柔地對待自己、更清晰地感受生活的美好。
不妨試試從小小的一步開始:
在今晚睡前,把手機放在夠不着的地方;或是明天清晨拉開窗簾,讓陽光灑進來。
祝你今夜好眠。
世界和我愛着你。
作者:小西
編輯:笛子
圖源:圖蟲創意、unsplash
參考文獻(滑動查看)
[1] Perlis M L, Posner D, Riemann D, et al. Insomnia[J]. Lancet, 2022, 400(10354): 570-583.
[2] Walker M P. The role of sleep in emotional brain function [J]. Annual Review of Psychology, 2009, 60: 395-416.
[3] Gruber, G. P., & Cassoff, J. (2014). The impact of sleep disruption on reward processing and positive affect: A systematic review. Sleep Medicine Reviews, 18(6), 497–508.
[4] Meier-Ewert H K, Ridker P M, Rifai N, et al. Effect of sleep loss on C-reactive protein, an inflammatory marker of cardiovascular risk[J]. Journal of the American College of Cardiology, 2004, 43(9): 1628-1633. DOI:10.1016/j.jacc.2004.01.044.
[5] Irwin, M. R., & Piber, D. (2018). Insomnia and inflammation: A two hit model of depression risk and prevention. World Psychiatry, 17(3), 278–287. https://doi.org/10.1002/wps.20556
[6] Gordon, A. M., & Chen, S. (2014). The role of sleep in interpersonal conflict: Do sleepless nights mean worse fights? Social Psychological and Personality Science, 5(2), 168-175. https://doi.org/10.1177/1948550613496628
[7] Zhao Y, Liao JW, Huang QT. Role of chronotype in depression[J]. World Journal of Psychiatry, 2025, 15(10): 109087. https://doi.org/10.5498/wjp.v15.i10.109087
[8] Scheer, F. A. J. L., et al. (2009). Effects of circadian misalignment on glucose metabolism in humans. Science, 325(5945), 1050–1053.
[9] Goldberg M K, Pollack M H. Atypical depression: current perspectives[J]. Harvard Review of Psychiatry, 2007, 15(3): 133-151.
[10] Shin M, Crouse J J, Lin T, et al. Atypical Depression Is Associated With a Distinct Clinical, Neurobiological, Treatment Response, and Polygenic Risk Profile[J]. Biological Psychiatry, 2026, In Press.
[11] American Psychiatric Association. (2013). Diagnostic and statistical manual of mental disorders (5th ed.). https://doi.org/10.1176/appi.books.9780890425596
[12] Toth, B. A., Chang, K. S., & Burgess, C. R. (2023). Striatal dopamine regulates sleep states and narcolepsy-cataplexy. Current Biology, 33(13), 2832-2844.e4.https://doi.org/10.1016/j.cub.2023.05.039
[13] Hartmann E. Boundaries in the mind: A new psychology of sleep, dreaming, and waking[M]. New York: Jason Aronson, 1984.
[14] Hyndych A, Koval K, Dzeruzhynska N, Mader EC. Sleep and psychiatric disorders: Bidirectional interactions and shared neurobiological mechanisms[J]. PLOS Mental Health, 2025, 2(12): e0000531. DOI:10.1371/journal.pmen.0000531.
[15] Kabat-Zinn, J. (2013). Full catastrophe living (Rev. ed.). Bantam Books.
[16] Weil A M. Breathing: the master key to self healing[M]. Boulder: Sounds True, 2011.




